Lợi Ích Của Tầm Soát Ung Thư Cổ Tử Cung
Cổ Tử Cung Là Gì? Ung Thư Cổ Tử Cung Là Gì?
Cổ tử cung là cầu nối tử cung với âm đạo, với cấu tạo gồm 2 phần chính: phần ngoài cổ tử cung (ectocervix) và phần trong cổ tử cung (endocervix). Khu vực giao nhau giữa 2 phần của cổ tử cung được gọi là ranh giới lát trụ (squamocolumnar junction, SCJ) hoặc vùng chuyển tiếp (transformation zone, TZ). Hầu hết các tế bào bất thường và ung thư cổ tử cung đều bắt đầu xuất hiện từ khu vực này (Hình 1) ³.
Quá trình cổ tử cung từ bình thường chuyển sang ung thư diễn ra rất chậm. Ban đầu là quá trình loạn sản (dysplasia) tạo ra các tế bào bất thường bên trong cổ tử cung. Theo thời gian, các tế bào bất thường này có thể trở thành tế bào ung thư và bắt đầu phát triển và lan rộng sâu hơn vào bên trong cổ tử cung và các khu vực lân cận ³.
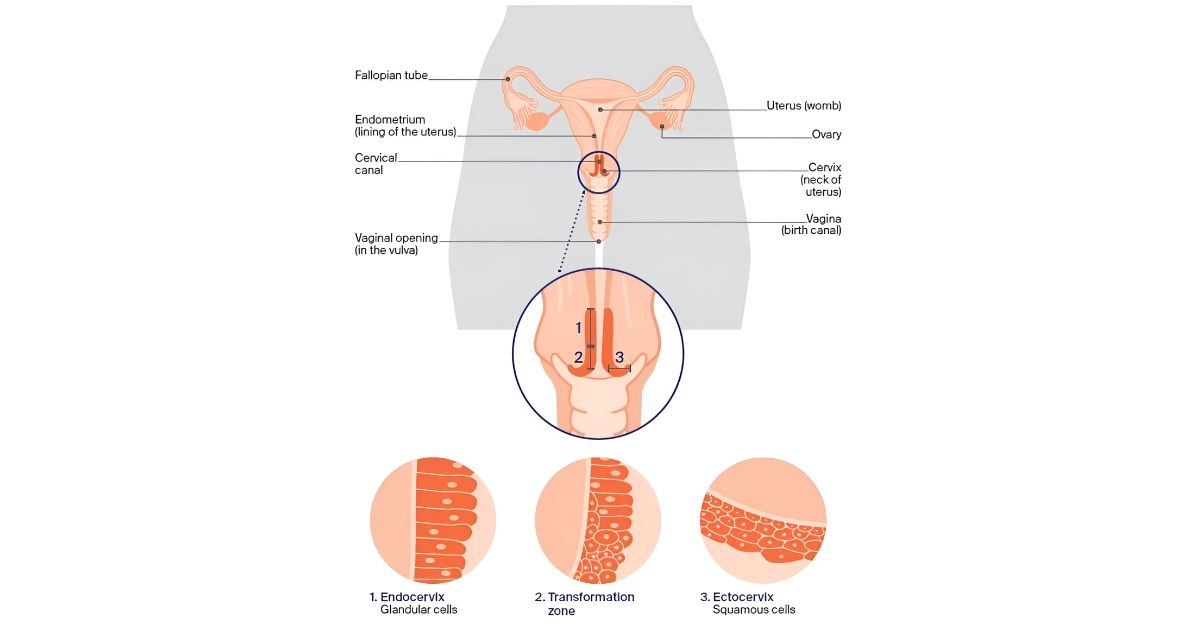
Hình 1: Vị trí và cấu tạo cổ tử cung của phụ nữ.
Những Số Liệu Thống Kê Biết Nói
Trên thế giới, ung thư cổ tử cung là loại ung thư phổ biến thứ tư ở nữ giới với 660,000 ca mới và 350,000 ca tử vong vào năm 2022 (Hình 2). Trong đó, có đến 94% số ca tử vong xảy ra ở các quốc gia có thu nhập thấp và trung bình. Đông Nam Á, Châu Phi hạ Sahara (SSA) và Trung Mỹ là ba khu vực có tỷ lệ mắc và tử vong cao nhất trên thế giới ⁷.
Tại Việt Nam, theo thống kê của Tổ chức Ung thư toàn cầu (Globocan) thì ung thư cổ tử cung có 4,612 ca mới và 2,571 ca tử vong vào năm 2020 ².
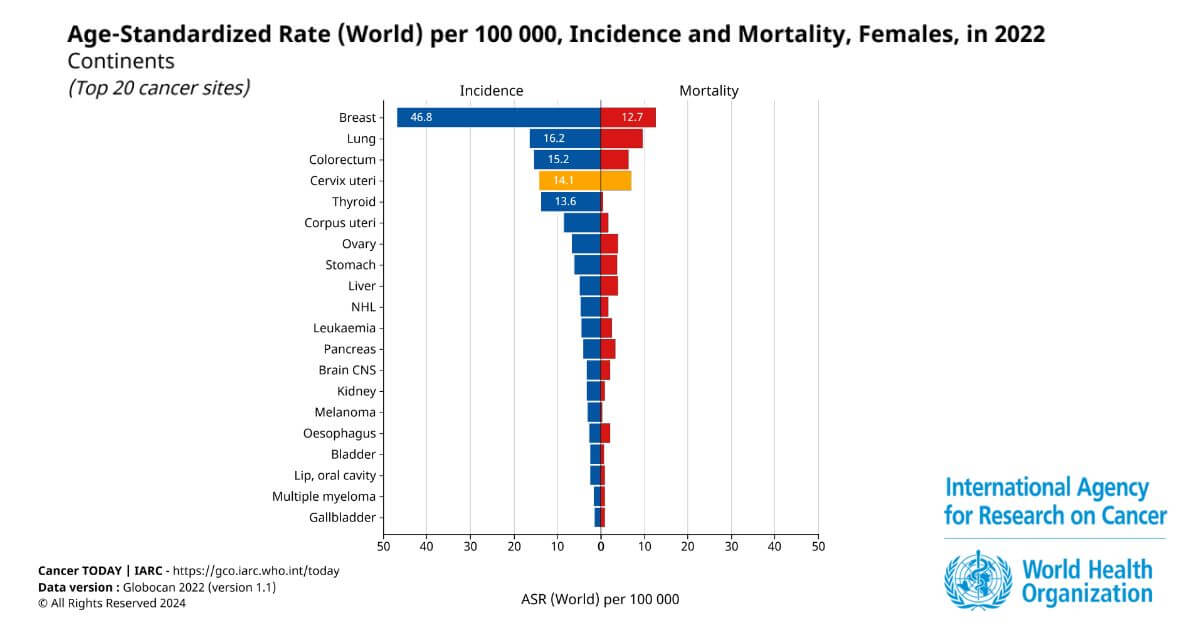
Hình 2: Xếp hạng 20 loại ung thư phổ biến nhất trên thế giới ở nữ giới (WHO, 2022).
Tại Sao Tầm Soát Định Kỳ Có Thể Ngăn Chặn Ung Thư Cổ Tử Cung
Quá trình từ lúc các tế bào bất thường xuất hiện trong cổ tử cung cho đến khi chuyển thành ung thư diễn ra rất chậm chạp, kéo dài từ 5 đến 20 năm. Các tế bào bất thường nếu được xử lý hoặc loại bỏ kịp thời sẽ không còn cơ hội để phát triển thành ung thư.
Các xét nghiệm cho phép phát hiện được các bất thường có nguy cơ cao dẫn đến ung thư cổ tử cung được gọi là xét nghiệm tầm soát. Tuân thủ xét nghiệm tầm soát định kỳ có thể giúp giảm thiểu nguy cơ mắc ung thư cổ tử cung.
Tại Việt Nam, hiện chưa có chương trình tầm soát ung thư cổ tử cung quy mô toàn quốc. Do đó đa số bệnh khi được phát hiện thì đã ở giai đoạn tiến triển. Ít nhất 75% bệnh nhân tại Bệnh viện Ung Bướu TpHCM và Bệnh viện Ung Bướu Đà Nẵng ở giai đoạn IIB hoặc muộn hơn ⁴.
HPV: Tác Nhân Hàng Đầu Gây Ung Thư Cổ Tử Cung
HPV Là Gì?
Human papillomavirus (HPV) là một họ virus DNA sợi đôi, mạch vòng với hơn 200 tuýp đã được xác định, trong đó khoảng hơn 40 type HPV có thể xâm nhiễm biểu mô niêm mạc ở vùng sinh dục. Dựa trên mối liên hệ với ung thư cổ tử cung, HPV được chia thành 2 nhóm: HPV nguy cơ cao và HPV nguy cơ thấp (Hình 3)¹.
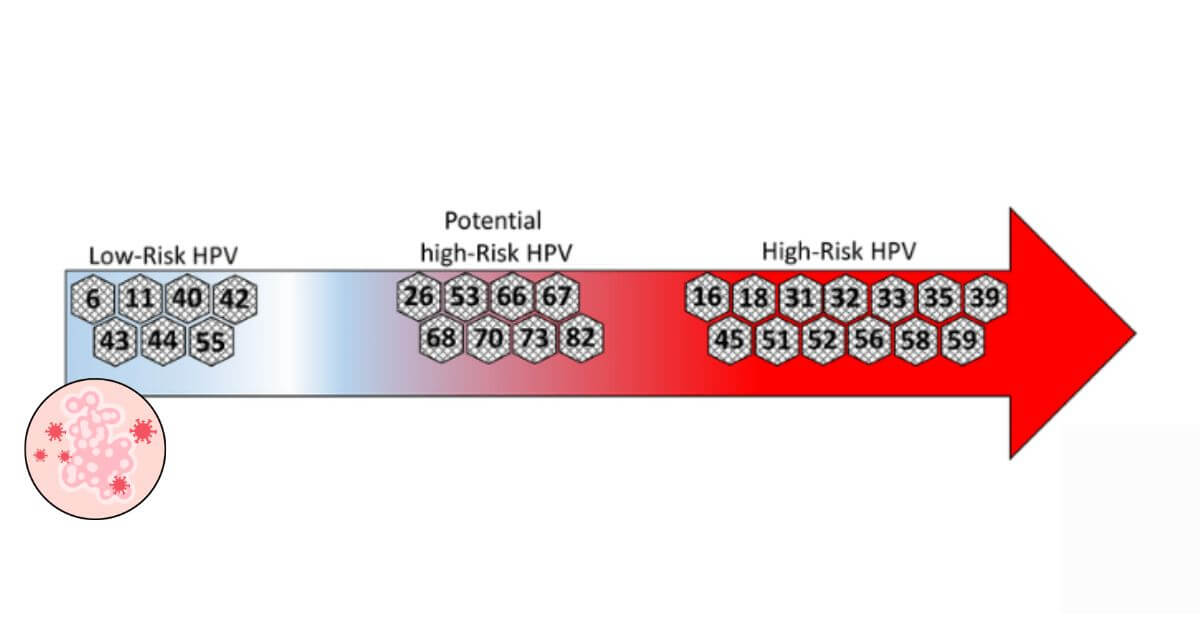
Hình 3: Phân loại một số type HPV nguy cơ cao và HPV nguy cơ thấp.
Mối Liên Hệ Giữa HPV Và Nguy Cơ Ung Thư Cổ Tử Cung
HPV nguy cơ cao được phát hiện trong hơn 99% các ca tiền ung thư cổ tử cung. Trong đó hơn 70% số ca ung thư cổ tử cung có liên quan đến HPV type 16 và 18 (Hình 4)¹.
Ngoài ung thư cổ tử cung, HPV nguy cơ cao cũng liên quan đến các ung thư hậu môn sinh dục khác (ung thư âm đạo, âm hộ, dương vật, và hậu môn, …) và các ung thư vùng đầu cổ (ung thư vòm họng, ung thư thanh quản, ung thư tỵ hầu, …) ¹.
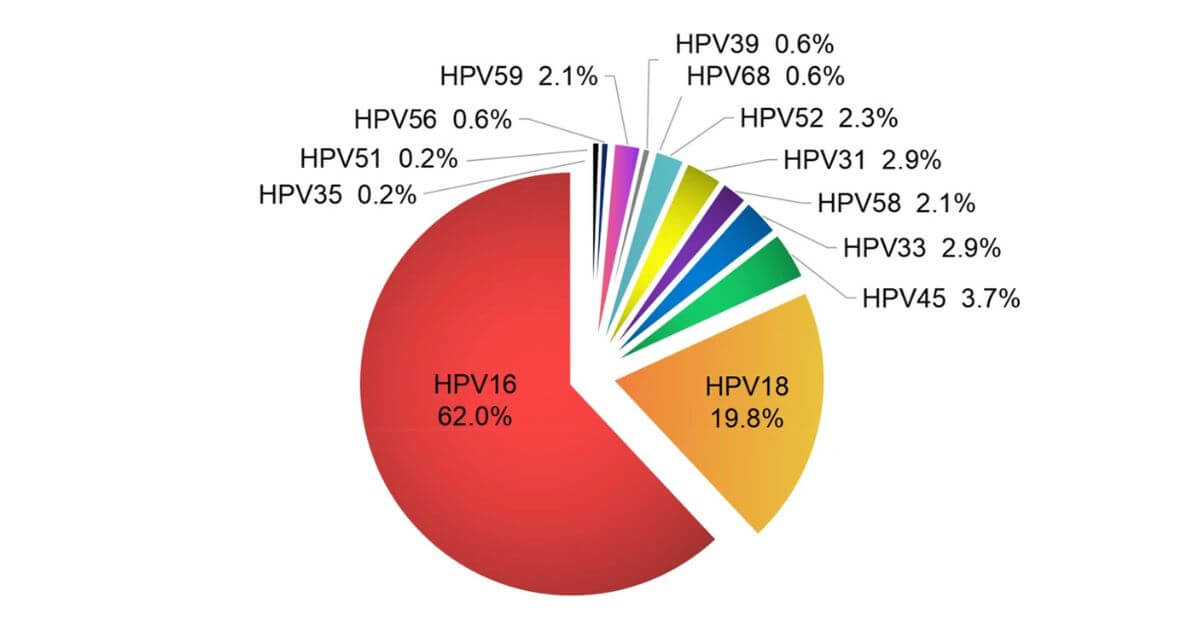
Hình 4: Biểu đồ tỷ lệ của các tuýp HPV phát hiện trên các mẫu ung thư cổ tử cung
(Sun, Q. et al, 2022, doi: 10.1186/s40364-022-00428-7)
Tại Sao Một Số Người Nhiễm HPV Nhưng Không Bị Ung Thư?
Hầu hết virus HPV chỉ có thể xâm nhiễm biểu mô da và gây mụn cóc thông thường. Chỉ có khoảng hơn 40 type HPV có khả năng xâm nhiễm biểu mô niêm mạc, nhưng không phải tất cả chúng đều có khả năng gây ung thư cổ tử cung ¹.
Nhiễm HPV nguy cơ thấp thường chỉ bị các bất thường lành tính, trong đó 90% trường hợp mụn cóc hậu môn sinh dục là do HPV type 6 hoặc 11 gây ra ¹.
Nhiễm HPV nguy cơ cao được coi là “điều kiện cần” để mắc ung thư cổ tử cung, nhưng bản thân nó không đủ để gây ra ung thư cổ tử cung. Đa số phụ nữ nhiễm HPV đều sẽ không phát triển thành ung thư cổ tử cung, kể cả là nhiễm các tuýp HPV nguy cơ cao ¹.
Một thực tế thú vị là hầu hết tất cả chúng ta đều bị nhiễm HPV ít nhất một lần ở một thời điểm nào đó trong đời, thường là không có triệu chứng. Khoảng 90% số người nhiễm HPV có thể tự khỏi trong vòng 2 năm ⁹.
Vaccine HPV Là Gì? Lợi Ích Của Việc Tiêm Chủng Vaccine HPV
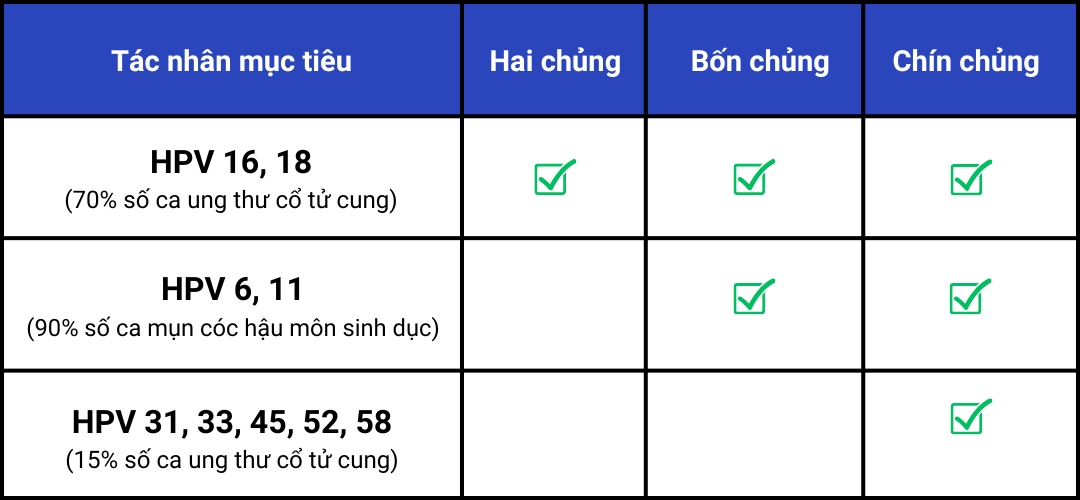
Các vaccine HPV hiện nay sử dụng protein L1 của HPV để lắp ráp tạo ra các hạt giống virus (VLP), nhằm mục đích mô phỏng virus HPV để kích thích cơ thể tạo ra các kháng thể trung hoà đặc hiệu. Hiện tại, đã có 6 vaccine HPV được cấp phép sử dụng, bao gồm: vaccine hai chủng, vaccine bốn chủng, và vaccine chín chủng ⁶. Ở Việt Nam, có hai loại vaccine HPV được cấp phép là Gardasil 4 (bốn chủng) và Gardasil 9 (chín chủng) ⁵.
Một Số Xét Nghiệm Tầm Soát Ung Thư Cổ Tử Cung Phổ Biến
Phương Pháp VIA/VILI
Các y bác sĩ quan sát các tổn thương ở cổ tử cung bằng mắt thường, dưới sự hỗ trợ của thuốc thử là Acetic Acid (phương pháp VIA) hoặc Lugol’s Iodine (phương pháp VILI). Các tổn thương khi tiếp xúc với thuốc thử sẽ có màu khác biệt so với các vùng mô lành, màu trắng nếu thuốc thử là acetic acid và màu vàng nếu thuốc thử là Lugol (Hình 4) ⁸.
Các phương pháp này đặc biệt có lợi ở những cơ sở y tế có nguồn lực thấp vì chúng cung cấp kết quả trực quan ngay lập tức, chi phí thấp mà không cần các thiết bị y tế phức tạp.
%20v%C3%A0%20VILI%20(ph%E1%BA%A3i).jpg)
Hình 5: Các tổn thương cổ tử cung khi quan sát bằng phương pháp VIA (trái) và VILI (phải).
Xét Nghiệm Tế Bào Học (Pap Smear)
Các y bác sĩ sử dụng kính hiển vi để tìm kiếm các tế bào bất thường trên lam kính chứa mẫu, dưới sự hỗ trợ của 6 loại thuốc nhuộm khác nhau. Trong xét nghiệm Pap smear, mẫu sẽ được phết trực tiếp lên lam kính, sau đó được nhuộm và quan sát (Hình 5) ¹⁰.
Hiện nay, đã có phương pháp Pap nhúng dịch (liquid-based cytology, LBC) cho phép chuẩn bị mẫu tốt hơn, mẫu sẽ được nhúng vào dung dịch bảo quản trước rồi mới chuyển lên lam kính theo cách thủ công hoặc tự động ¹⁰. So với PAP smear, phương pháp LBC có 3 ưu điểm:
- 1. Hạn chế tế bào chồng lấp nhau, cũng như các yếu tố gây nhiễu
- 2. Mẫu có thể được lưu để làm các xét nghiệm khác như HPV, Chlamydia, Gonorrhea
- 3. Có thể tự động hoá và phần mềm AI hỗ trợ đọc kết quả
Những cải tiến của Pap nhúng dịch (LBC) đã góp phần chuẩn hoá quy trình, giúp cải thiện đáng kể độ ổn định của xét nghiệm tế bào học (Pap smear).
%20tr%C3%AAn%20ph%E1%BA%A7n%20m%E1%BB%81m%20c%E1%BB%A7a%20h%E1%BB%87%20th%E1%BB%91ng%20t%E1%BB%B1%20%C4%91%E1%BB%99ng(2).jpg)
Hình 6: Kết quả xét nghiệm PAP nhúng dịch (LBC) trên phần mềm của hệ thống tự động.
Xét Nghiệm HPV DNA
Như đã đề cập ở phần trước, hơn 99% số ca ung thư cổ tử cung đều dương tính với ít nhất một chủng HPV nguy cơ cao. Hiện nay, xét nghiệm khuếch đại nucleic acid (NAAT) (điển hình là real-time PCR) để phát hiện HPV DNA được WHO khuyến cáo nên là xét nghiệm sàng lọc tiên quyết (primary screening test) bởi 3 ưu điểm chính:
- 1. Độ nhạy và độ đặc hiệu vượt trội
- 2. Hạn chế lỗi do yếu tố con người
- 3. Đánh giá kết quả một cách khách quan
Hiện nay, một số bộ kit xét nghiệm HPV DNA bằng real-time PCR còn tích hợp cả định tuýp, giúp xác định chính xác tuýp HPV mà người bệnh đang bị nhiễm (Hình 6).
%20v%C3%A0%20%C3%A2m%20t%C3%ADnh%20(ph%E1%BA%A3i)_%20IPC%20l%C3%A0%20gene%20ch%E1%BB%A9ng%20n%E1%BB%99i%2C%20d%C3%B9ng%20%C4%91%E1%BB%83%20ki%E1%BB%83m%20so%C3%A1t%20quy%20tr%C3%ACnh%20x%C3%A9t%20nghi%E1%BB%87m.jpg)
Hình 7: Kết quả realtime PCR phát hiện và định tuýp HPV. Kết quả dương tính (trái) và âm tính (phải). IPC là gene chứng nội, dùng để kiểm soát quy trình xét nghiệm.
Phương Pháp Soi Cổ Tử Cung
Phương pháp soi cổ tử cung khá giống với phương pháp VIA/VILI. Tức là các y bác sĩ cũng sẽ quan sát các tổn thương ở cổ tử cung dưới sự hỗ trợ của thuốc thử như acetic acid hoặc Lugol’s idodine.
Điểm khác biệt lớn nhất của phương pháp soi cổ tử cung đó là việc quan sát được thực hiện dưới sự hỗ trợ của thiết bị chuyên dụng nhằm cung cấp đầy đủ ánh sáng và hình ảnh khuếch đại (Hình 7). Ngoài ra, phương pháp soi cổ tử cung cũng như cho phép các y bác sĩ thực hiện lấy mẫu sinh thiết để chẩn đoán mô bệnh học nhằm khẳng định tình trạng bệnh lý.
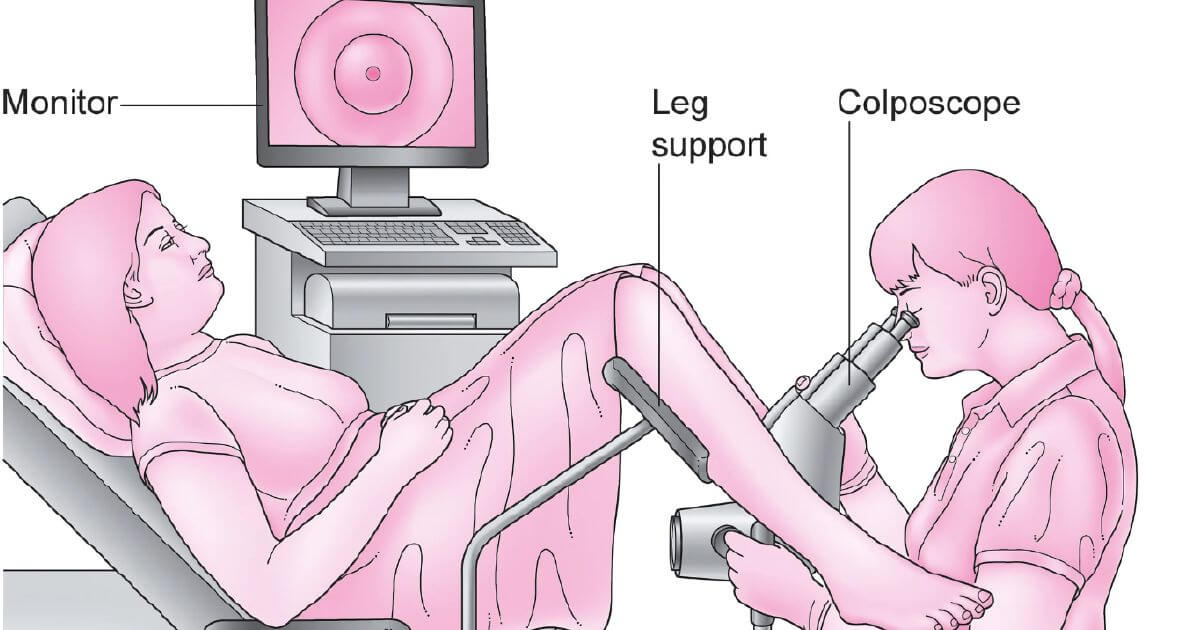
Hình 8: Chuyên viên y tế sử dụng máy soi cổ tử cung
Hướng Dẫn Của CDC Và WHO Về Tầm Soát Ung Thư Cổ Tử Cung
CDC và WHO đã đưa ra các hướng dẫn nhằm giải đáp các câu hỏi quan trọng: Ai cần được tầm soát? Tầm soát bao lâu một lần? Nên tầm soát bằng xét nghiệm nào?
Tất cả những thông tin kể trên đã được tóm tắt thành bảng bên dưới.
Phụ nữ từ 21 – 29 tuổi:
| STT | Phương pháp | Tần suất | Tài liệu |
| 1 | Xét nghiệm tế bào (PAP) | 3 năm/lần | CDC |
Phụ nữ từ 30 – 65 tuổi có nhiều lựa chọn:
| STT | Phương pháp | Tần suất | Tài liệu |
| 1 | Xét nghiệm VIA | 3 năm/lần | WHO |
| 2 | Xét nghiệm HPV DNA | 5 năm/lần | WHO/CDC |
| 3 | Xét nghiệm tế bào (PAP) | 3 năm/lần | WHO/CDC |
| 4 | Xét nghiệm HPV DNA, kết hợp định tuýp HPV | 5 năm/lần | WHO |
| 5 | Xét nghiệm HPV DNA, kết hợp VIA | 5 năm/lần | WHO |
| 6 | Xét nghiệm HPV DNA, kết hợp soi cổ tử cung | 5 năm/lần | WHO |
| 7 | Xét nghiệm HPV DNA, kết hợp tế bào (PAP) | 5 năm/lần | WHO/CDC |
Tài Liệu Tham Khảo
- 1. Centers for Disease Control and Prevention. (2023). Human papillomavirus (HPV) chapter 11. In Epidemiology and Prevention of Vaccine-Preventable Diseases (the Pink Book). Retrieved October 30, 2024, from https://www.cdc.gov/pinkbook/hcp/table-of-contents/chapter-11-human-papillomavirus.html
- 2. International Agency for Research on Cancer. (2024). Viet Nam fact sheet: Cancer statistics for 2022. Global Cancer Observatory. Retrieved October 30, 2024, from https://gco.iarc.who.int/media/globocan/factsheets/populations/704-viet-nam-fact-sheet.pdf
- 3. National Cancer Institute. (n.d.). Cervical Cancer. Retrieved October 30, 2024, from https://www.cancer.gov/types/cervical
- 4. Phan, N. T., Tran, Q. T., Nguyen, N., Nguyen, H. T., Tran, L. D., Pham, V. C., ... & Tan, D. S. (2023). Closing the gap for cervical cancer research in Vietnam: current perspectives and future opportunities: a report from the 5th Gynecologic Cancer InterGroup (GCIG) Cervical Cancer Research Network (CCRN) Education Symposium. Journal of gynecologic oncology, 34(5).
- 5. VNVC. (n.d.). Nên tiêm HPV 4 chủng hay 9 chủng?. Hệ Thống Trung Tâm Tiêm Chủng VNVC. Retrieved October 30, 2024, from https://vnvc.vn/nen-tiem-hpv-4-chung-hay-9-chung/
- 6. Williamson, A. L. (2023). Recent developments in human papillomavirus (HPV) vaccinology. Viruses, 15(7), 1440.
- 6. World Health Organization. (n.d.). Cervical cancer. Retrieved October 30, 2024, from https://www.who.int/news-room/fact-sheets/detail/cervical-cancer
- 6. World Health Organization. (2021). WHO guideline for screening and treatment of cervical pre-cancer lesions for cervical cancer prevention, second edition. Retrieved October 30, 2024, from https://iris.who.int/bitstream/handle/10665/342365/9789240030824-eng.pdf?sequence=1
- 7. World Health Organization. (2024). Human papillomavirus (HPV) and cancer. Retrieved October 30, 2024, from https://www.who.int/news-room/fact-sheets/detail/human-papilloma-virus-and-cancer
- 8. Zhang, X., & Brister, K. (2020). Overview of Cervical and Anal Cytopathology. Practical Cytopathology: Frequently Asked Questions, 27-41.









 ĐKKD:
ĐKKD: 
